Si eres médico, farmacéutico o simplemente alguien que toma medicamentos con frecuencia, probablemente te has encontrado con una alerta de seguridad que te dejó confundido: ¿esta advertencia aplica a todo el grupo de medicamentos o solo a uno en particular? Esta diferencia no es solo técnica: puede decidir si te recetan un medicamento, si lo dejas de tomar, o incluso si te salvas de un efecto adverso grave. En España y en todo el mundo, las autoridades sanitarias como la FDA o la EMA usan dos tipos de alertas: las de clase y las específicas de fármaco. Saber distinguirlas no es un lujo: es una habilidad esencial para la seguridad del paciente.
¿Qué es una alerta de clase y cómo se reconoce?
Una alerta de clase se aplica a todos los medicamentos que comparten el mismo mecanismo de acción, estructura química o vía metabólica. No es una coincidencia: si un fármaco en un grupo presenta un riesgo grave, y hay pruebas sólidas de que otros en ese mismo grupo lo tienen también, la alerta se extiende a todos. Por ejemplo, en 2018, la FDA emitió una advertencia de clase para todos los antibióticos fluoroquinolonas por el riesgo de daños nerviosos permanentes. No fue solo por ciprofloxacino o levofloxacino: se analizaron 12 medicamentos de este grupo, y todos mostraron señales consistentes en sistemas de vigilancia como FAERS, que contiene más de 22 millones de reportes de efectos adversos.¿Cómo sabes que una alerta es de clase? Fíjate en tres señales:
- La advertencia menciona explícitamente "todos los medicamentos de esta clase" o "fármacos en el grupo X".
- Se basa en múltiples estudios epidemiológicos o en datos de más de tres fármacos distintos dentro del mismo grupo.
- El riesgo tiene una base farmacológica común: por ejemplo, todos los inhibidores de la ECA (como enalapril, lisinopril, ramipril) pueden causar angioedema porque bloquean la misma enzima.
Las alertas de clase son poderosas, pero también peligrosas si se usan mal. Un estudio de 2011 mostró que cuando se emiten advertencias de clase, el uso de todo el grupo puede caer hasta un 17%. Eso significa que pacientes que podrían beneficiarse de un medicamento seguro dejan de tomarlo solo porque uno en su grupo tuvo un problema. Es lo que los expertos llaman "fatiga por alertas": demasiadas advertencias generales hacen que los médicos dejen de prestar atención a las verdaderamente importantes.
¿Qué es una alerta específica de fármaco y cuándo se usa?
Una alerta específica de fármaco se refiere a un solo medicamento, aunque pertenezca a un grupo donde otros son seguros. Aquí no se trata de un mecanismo común: se trata de una propiedad única. Por ejemplo, la cerivastatina fue retirada en 2001 por causar rabdomiólisis (una destrucción masiva del músculo), pero otros estatinas como la atorvastatina o la rosuvastatina siguieron en el mercado. ¿Por qué? Porque la cerivastatina se metabolizaba de forma diferente y tenía un riesgo mucho más alto cuando se combinaba con otros fármacos.Estas alertas son más precisas, pero también más difíciles de identificar. La FDA solo las emite cuando:
- El riesgo aparece en un solo fármaco, aunque esté en un grupo con muchos otros.
- Los datos de farmacocinética (cómo el cuerpo procesa el medicamento) muestran diferencias clave.
- Se usan métricas como el Ratio de Reportes Proporcionales (PRR) por encima de 2.0 y un valor Chi-cuadrado mayor a 4.0 en bases de datos como FAERS.
El caso del rosiglitazona es otro ejemplo claro. En 2007, la FDA añadió una advertencia en caja negra solo para este fármaco por riesgo de infarto, mientras que la pioglitazona, su pariente químico, no la tenía. Años después, se descubrió que la pioglitazona también tenía riesgo, pero por entonces ya se había creado confusión: muchos médicos pensaron que el problema era solo del rosiglitazona. Eso es lo que pasa cuando las alertas no son claras: se generan errores de percepción.
¿Por qué las alertas a veces no son coherentes?
A pesar de los avances, las alertas no siempre son lógicas. Un análisis de la FDA en 2011 reveló que en 33% de los casos, un medicamento tenía una advertencia de caja negra y sus similares en la misma clase no la tenían. ¿Por qué? Porque la evidencia no es perfecta. A veces, un fármaco tiene pocos reportes, pero esos reportes son muy fuertes. Otras veces, hay muchos reportes, pero todos vienen de un solo país o de una población pequeña.Además, las compañías farmacéuticas a menudo luchan por evitar alertas de clase. Si tu medicamento es el único con un problema, quieres que la advertencia se quede solo en él. Por eso, la industria presenta datos de farmacocinética, estudios de metabolismo o ensayos clínicos para demostrar que su fármaco es diferente. Según PhRMA, el 37% de las solicitudes de alertas de clase fueron rechazadas por evidencia de que el riesgo era específico.
Pero aquí está el problema: si la evidencia es débil, la FDA a veces opta por la advertencia de clase por precaución. Y eso puede afectar a pacientes que no necesitan dejar el medicamento. En 2016, cuando se empezó a sospechar de los productos de testosterona, solo dos fármacos tenían datos de monitoreo de presión arterial. Pero la FDA no esperó a tener pruebas de todos los 12 productos: en 2023, extendió la advertencia a toda la clase. Fue una decisión basada en la mecánica del medicamento, no en los datos completos.
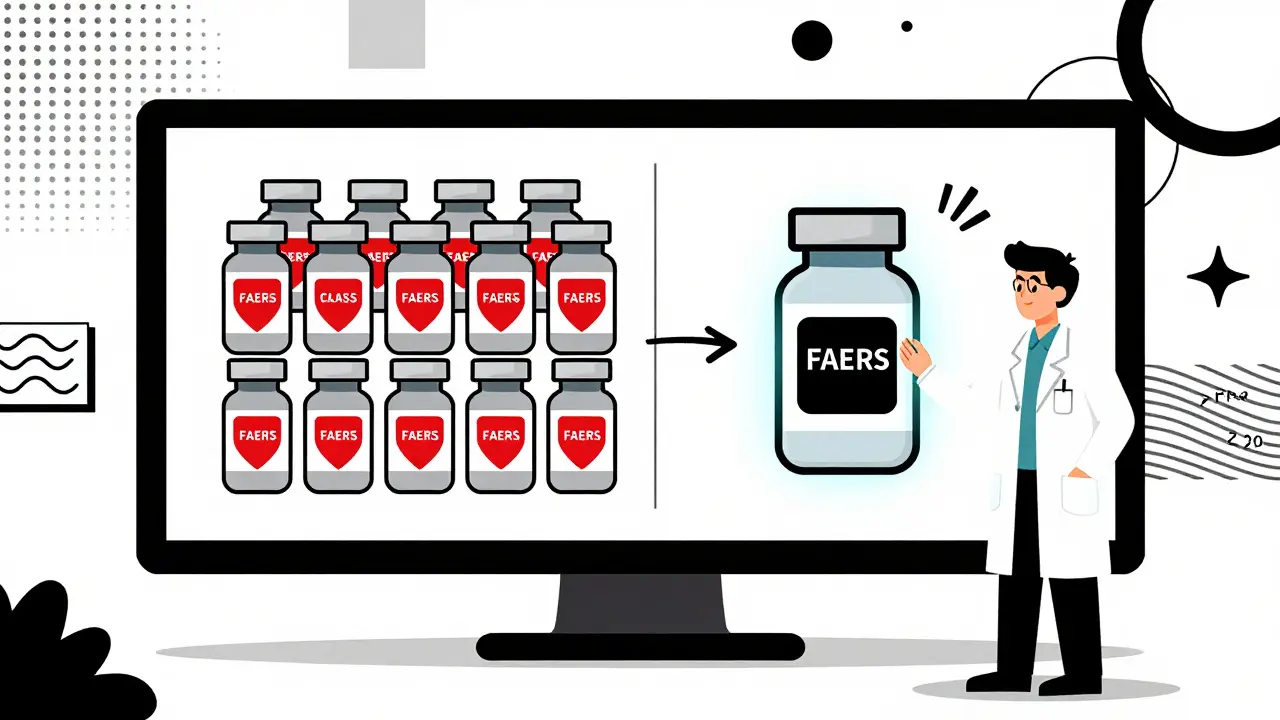
Cómo los profesionales identifican el tipo de alerta en la práctica
En el día a día, los médicos y farmacéuticos no tienen tiempo de revisar estudios. Por eso, usan herramientas concretas:- DailyMed: la base de datos de la Biblioteca Nacional de Medicina de EE.UU. colorea las advertencias: azul para alertas de clase, rojo para específicas.
- Comunicaciones de Seguridad de la FDA: aquí, cada alerta indica explícitamente si es "de clase" o "de agente específico".
- ATC Classification: si dos medicamentos tienen el mismo código en el nivel 4 (subgrupo farmacológico), comparten mecanismo. Si solo coinciden en el nivel 5 (sustancia química), pueden ser diferentes.
Un farmacéutico en una farmacia de León me contó que tras la alerta de fluoroquinolonas, su equipo tuvo que revisar 22 recetas por semana. Antes, solo verificaban el nombre del medicamento. Ahora, tienen que saber: ¿es este fármaco el único con riesgo, o debo cambiarlo por otro de la misma clase? El tiempo de verificación aumentó un 22% en alertas de clase, y solo un 8% en alertas específicas.
Y no es solo en España. Una encuesta de 1.200 médicos en EE.UU. en 2022 mostró que el 68% se confundía entre alertas de clase y específicas. Los médicos de atención primaria, con menos especialización, tenían un 73% de confusión. En cambio, los especialistas, como cardiólogos, lo entendían mejor: el 89% de ellos seguía las alertas de clase correctamente.
Errores comunes que todos deben evitar
Muchos errores vienen de malentendidos básicos. Aquí te dejo los más peligrosos:- Confundir clases terapéuticas con nombres similares: Todos los medicamentos que empiezan con "cef-" (como cefalexina, ceftriaxona) son cefalosporinas, pero no todas tienen el mismo riesgo de alergia. Solo algunas están asociadas con reacciones graves.
- Confundir alertas de retirada con alertas de clase: Una retirada de clase I (riesgo de muerte) no significa que todo el grupo sea peligroso. Solo ese medicamento fue retirado. El resto puede seguir siendo seguro.
- Suponer que si un medicamento tiene advertencia, todos los similares también: Citalopram tuvo una advertencia por alargamiento del QT en 2011, pero escitalopram, su isómero, no la tenía. Aunque son muy parecidos, sus perfiles de riesgo no son idénticos.
En un estudio en hospitales de Pennsylvania, el 57% de los errores con medicamentos de alto riesgo ocurrieron porque los profesionales confundieron dos fármacos de la misma clase. El 29,8% de esos errores involucraron insulina: todos los tipos de insulina son "insulinas", pero la insulina glargina no tiene el mismo riesgo de hipoglucemia nocturna que la insulina NPH. No son lo mismo.

¿Qué debes hacer cuando ves una alerta?
No te quedes en la advertencia. Actúa con criterio:- Busca el origen: ¿La alerta viene de la FDA, EMA o tu agencia local? Revisa el texto completo, no solo el resumen.
- Lee el contexto: ¿Habla de "todos los fármacos de este grupo" o de "este medicamento en particular"?
- Consulta DailyMed o la web de la AEMPS: En España, la Agencia Española de Medicamentos y Productos Sanitarios publica alertas con clasificación clara.
- Pregunta: ¿hay alternativas seguras? Si es una alerta de clase, ¿existe otro medicamento fuera de esa clase que funcione igual?
- No cambies por miedo: Muchos pacientes dejan de tomar medicamentos esenciales por una advertencia que no les aplica. Si estás dudando, habla con tu médico o farmacéutico.
Recuerda: una alerta no es una orden. Es una señal. Tu trabajo como paciente o profesional es interpretarla con cuidado, no con miedo.
El futuro: alertas más inteligentes
La FDA ya no espera a que haya 50 casos para actuar. En 2024, lanzó un sistema nuevo que usa inteligencia artificial para predecir riesgos de clase antes de que aparezcan. Analiza estructuras moleculares, rutas metabólicas y patrones en 15 millones de reportes. Ya ha identificado 8 nuevos riesgos potenciales de clase que antes pasaban desapercibidos.En Europa, la EMA exige ahora que toda nueva presentación de medicamento incluya un análisis de riesgo de clase. Y en España, la AEMPS está empezando a usar la misma clasificación que la FDA: "Riesgo de Clase" y "Riesgo de Agente Específico" en todas las etiquetas. Esto ayudará a reducir la confusión.
Pero el gran reto sigue siendo la falta de datos. El 72% de los medicamentos en uso no tienen suficiente información post-comercialización. Eso significa que muchas alertas aún se emiten con incertidumbre. Por eso, lo más importante no es la alerta, sino cómo la usas. Con información, con calma, y con preguntas.
¿Cómo sé si una alerta de seguridad es de clase o específica de fármaco?
Revisa el texto oficial de la alerta: si menciona "todos los medicamentos de este grupo", "clase terapéutica X" o "todos los inhibidores de...", es de clase. Si solo nombra un medicamento específico, como "cerivastatina" o "roziglitazona", es específica. Usa DailyMed o la web de la AEMPS, que ahora etiquetan explícitamente el tipo de alerta.
¿Por qué algunos medicamentos de la misma clase tienen alertas y otros no?
Porque los riesgos no siempre son iguales. Aunque dos medicamentos compartan el mismo mecanismo, pueden metabolizarse de forma diferente, tener distintas dosis, o interactuar con otros fármacos de manera única. La FDA evalúa cada caso con datos de farmacocinética, estudios clínicos y reportes de efectos adversos. Si solo uno muestra un patrón claro, la alerta se limita a él.
¿Una advertencia de caja negra siempre significa que es de clase?
No. Una advertencia de caja negra puede ser de clase o específica. Lo que importa es el lenguaje usado. Por ejemplo, la advertencia de caja negra para la rosiglitazona fue específica, mientras que la de las fluoroquinolonas fue de clase. No te fies del formato, fíate del texto.
¿Qué hago si mi medicamento tiene una alerta de clase, pero yo lo necesito?
Habla con tu médico. No todos los pacientes tienen el mismo riesgo. A veces, el beneficio supera el riesgo, especialmente si no hay alternativas. Tu médico puede evaluar tu historial, tu edad, otros medicamentos que tomas y tu condición. No dejes de tomarlo sin consultar.
¿Las alertas de clase reducen el uso de todos los medicamentos del grupo?
Sí, y eso puede ser problemático. Estudios muestran que tras una alerta de clase, el uso del grupo entero puede caer hasta un 17-25%. Muchos pacientes dejan de tomar medicamentos seguros por miedo. Por eso, las alertas deben ser precisas: no todas las diferencias son riesgos, y no todos los riesgos son iguales.



Wilson Siva
marzo 21, 2026 AT 01:12Me encanta este post, de verdad. Hace tiempo que veo cómo algunos compañeros de farmacia se panicanean con las alertas de clase y cambian recetas sin pensar. Yo siempre digo: revisa DailyMed, no te quedes con el resumen. Si te dicen que todas las fluoroquinolonas son peligrosas, pero tú tienes un paciente con infección urinaria recurrente y solo esa clase le funciona… pues no lo dejes de tomar sin evaluar. La medicina no es black and white.
Gracias por ponerlo claro.
Gary Gomez
marzo 22, 2026 AT 03:29Claro, claro… y quién dice que no es un truco de las farmacéuticas para vender más? Yo vi una vez un informe interno de una empresa que decía: 'si hacemos una alerta de clase, todos los médicos cambian a nuestro medicamento'. Y ahí estaba la trampa. No es que sea peligroso, es que ellos quieren que cambies. La FDA? La EMA? Son como el gobierno: te dicen una cosa, pero detrás hay dinero. Yo no me fío de ninguna alerta oficial.
Joan Verhulst
marzo 22, 2026 AT 23:46Me gusta pensar que detrás de cada alerta hay un paciente que sufrió, y que alguien se tomó el tiempo de documentarlo. No es solo ciencia, es historia humana. Cada fármaco tiene una biografía. La cerivastatina no murió por azar, murió porque alguien tuvo una rabdomiólisis grave y su familia exigió respuestas. Y eso, aunque sea técnico, es poético. No lo reduzcamos a tablas y ratios. La medicina también es empatía.
Y sí, las alertas de clase a veces son exageradas, pero mejor exagerar que ignorar. Porque cuando se ignora, alguien muere en silencio.
Karen Simondet
marzo 24, 2026 AT 04:17Uy, otra vez la clásica alerta de clase. Qué bonito, todos los medicamentos de la misma clase son iguales… hasta que te recetan uno y te cuesta 5 euros y el otro te cuesta 50. Y ahí te das cuenta que no son iguales, solo que uno es más caro y la farmacéutica quiere que lo tomes. No me digas que no pasa. Yo he visto pacientes que dejaron su medicamento por una alerta… y luego lo volvieron a pedir porque el sustituto les daba náuseas. La medicina es caos, y las alertas son solo intentos de ordenar el caos con etiquetas.
Francisco Javier Menayo Gómez
marzo 25, 2026 AT 01:42Como profesional sanitario, debo decir que la claridad en la clasificación de alertas es un avance significativo. La adopción sistemática de la terminología "Riesgo de Clase" y "Riesgo de Agente Específico" por parte de la AEMPS representa una mejora sustancial en la comunicación farmacovigilancia. La estandarización permite una toma de decisiones más ágil y fundamentada, especialmente en entornos de alta presión como la atención primaria. No obstante, la formación continua en farmacocinética y farmacodinámica sigue siendo un vacío crítico en muchos currículos. Recomiendo encarecidamente la revisión periódica de las publicaciones de DailyMed y la consulta directa con farmacéuticos clínicos.
África Barragán Quesada
marzo 26, 2026 AT 06:30Exacto. No te asustes. Si te recetan algo con alerta, pregunta: ¿es de clase o de fármaco? Y si no lo sabes, busca en la AEMPS. No dejes de tomarlo por miedo. La salud no se mide en advertencias, se mide en resultados. Y tú mereces un tratamiento que funcione, no uno que tenga una etiqueta bonita.
Sheila Ruiz
marzo 26, 2026 AT 12:15yo no entiendo por qué se ponen tan nerviosos con las alertas. si te dan un medicamento y te sientes bien, no lo cambies. si te sientes mal, hablas con tu médico. punto. no hace falta leer 10 páginas de estudios. la medicina es simple: si no te duele, no lo toques. si te duele, busca ayuda. y listo.
Yessenia Quiros Montoya
marzo 26, 2026 AT 22:23Claro, claro, la FDA y la EMA son santos. Mientras tanto, en el mundo real, la misma compañía que te vende el medicamento es la que te da los datos. Y tú crees que no van a manipularlo? El 72% de los medicamentos no tienen datos post-comercialización? Y tú te crees que eso es un error, no un diseño? La alerta de clase no es para protegerte, es para que no te atrevas a cuestionar. La próxima vez que veas una advertencia, pregunta: ¿quién se beneficia? Y no te sorprendas si la respuesta es: la farmacéutica, el médico, el sistema. Nadie está aquí por ti. Solo por el sistema.
Marvin Ameth Barrios Becerra
marzo 28, 2026 AT 04:39¡Dios mío! ¿Han visto lo que ha pasado con las alertas de clase? ¡Esto es una conspiración global! ¡Las farmacéuticas, junto con los gobiernos y la OMS, están manipulando las bases de datos de FAERS para eliminar competencia! ¡La cerivastatina fue eliminada por una razón que nadie quiere decir: porque su fármaco competidor tenía un patrón de metabolismo idéntico, pero la empresa lo ocultó! ¡Y ahora, con la IA, están creando falsos riesgos de clase para que todos compren sus medicamentos caros! ¡Esto es más peligroso que una pandemia! ¡Debemos denunciarlo en las Naciones Unidas!
Valentina Capra
marzo 28, 2026 AT 16:36Me encantó el punto sobre DailyMed y el color azul y rojo. Lo uso todos los días, pero nunca pensé en lo profundo que es. Me puse a pensar: ¿y si en lugar de colores, hubiera un sistema de semáforos con niveles de riesgo? ¿Y si el farmacéutico pudiera ver en tiempo real, al abrir la receta, qué medicamentos de la misma clase tienen más reportes en la región? ¿Y si hubiera una app que te dijera: "este medicamento tiene 3 veces más reportes de efecto adverso que sus similares en tu zona"? Sería increíble. La tecnología puede ayudar, pero solo si la diseñamos pensando en el paciente, no en el sistema. Porque al final, lo que importa no es la alerta, sino cómo la traducimos en cuidado real. ¿No creen?
Hernán Rivas
marzo 28, 2026 AT 21:15La verdad es que en Argentina ya llevamos años viendo esto. La gente se asusta con una alerta y deja de tomar su medicamento. Yo he visto diabéticos dejar la metformina porque escucharon algo de lacticosis, y luego terminan en emergencia por hiperglucemia. No es que las alertas estén mal, es que no hay educación. La gente no entiende la diferencia entre riesgo y peligro. Y los médicos tampoco, la verdad. Siempre digo: no basta con tener información, hay que tener contexto. Y el contexto no está en los resúmenes, está en la historia clínica de cada uno.
Patricia C Perez
marzo 30, 2026 AT 09:24Me encanta cómo lo explicas, pero tengo que decir que hay algo que no encaja. Si la FDA y la EMA usan datos de FAERS, y FAERS tiene más de 22 millones de reportes… ¿por qué no se usan esos datos para crear un algoritmo que prediga riesgos de clase en tiempo real? ¿Por qué se espera a que alguien muera o tenga daño permanente para actuar? No es precaución, es negligencia. La tecnología existe. Las herramientas están ahí. Pero nadie quiere cambiar el sistema. Porque si lo hicieran, tendrían que cambiar la forma de pensar. Y eso duele más que cualquier alerta.
Javier Martínez Misol
marzo 31, 2026 AT 13:42Me gustó mucho el post. Me hizo pensar en mi abuela, que tomaba atorvastatina y se asustó cuando vio una alerta de clase en las estatinas. Le dije: "mami, tu medicamento no es la cerivastatina". Y se calmó. Pero luego me preguntó: "¿y cómo sé yo que no es?". Y ahí me di cuenta: no lo sabía. Nadie le explicó. No es culpa suya. Es culpa del sistema. Si la información no llega clara, la confusión es inevitable. Por eso, este tipo de posts son importantes. No son técnicos, son humanos. Y eso es lo que más falta.
Regina Pineda Baltazar
abril 1, 2026 AT 03:32Gracias por este contenido. Me hizo sentir que no estoy sola. En mi trabajo en una farmacia en Ciudad de México, muchas pacientes me dicen: "me recetaron esto, pero en internet dice que es peligroso". Yo siempre les digo: "vamos a ver la etiqueta oficial". Y cuando les muestro que es una alerta específica, no de clase, se relajan. Pero lo más bonito es cuando me dicen: "gracias, ahora entiendo". Eso es lo que importa. No la alerta. La comprensión. La calma. La confianza. 🌿
Josele Sanguesa
abril 1, 2026 AT 17:24Como farmacovigilante con 18 años en el campo, te digo esto: las alertas de clase son el último recurso de una industria que ya no confía en sus propios datos. La EMA y la FDA están usando la "clase" como un escudo para evitar responsabilidades individuales. Porque si cada fármaco tuviera su propia evaluación, habría que pagar más por estudios, más por revisión, más por transparencia. Así, con una alerta de clase, basta con decir "todos son iguales" y listo. Y la gente se asusta, deja de tomar, y la farmacéutica vende su alternativa. Es un negocio. No una protección. Y si no crees en la IA, pregúntate: ¿quién entrenó los algoritmos? ¿Los pacientes? ¿O los mismos laboratorios que se benefician? La vigilancia no es neutral. Nunca lo ha sido.