Si has sufrido una fractura en la columna por osteoporosis, caída o metástasis, sabes lo devastador que puede ser el dolor constante y la pérdida de movilidad. Muchos piensan que la única solución es cirugía mayor, reposo prolongado o vivir con el dolor. Pero hay una alternativa mucho menos invasiva: kyphoplastia y vertebroplastia. Estos dos procedimientos, que llevan más de tres décadas en uso, han cambiado la vida de cientos de miles de personas cada año en Estados Unidos, y su uso está creciendo rápidamente en todo el mundo.
¿Qué son la kyphoplastia y la vertebroplastia?
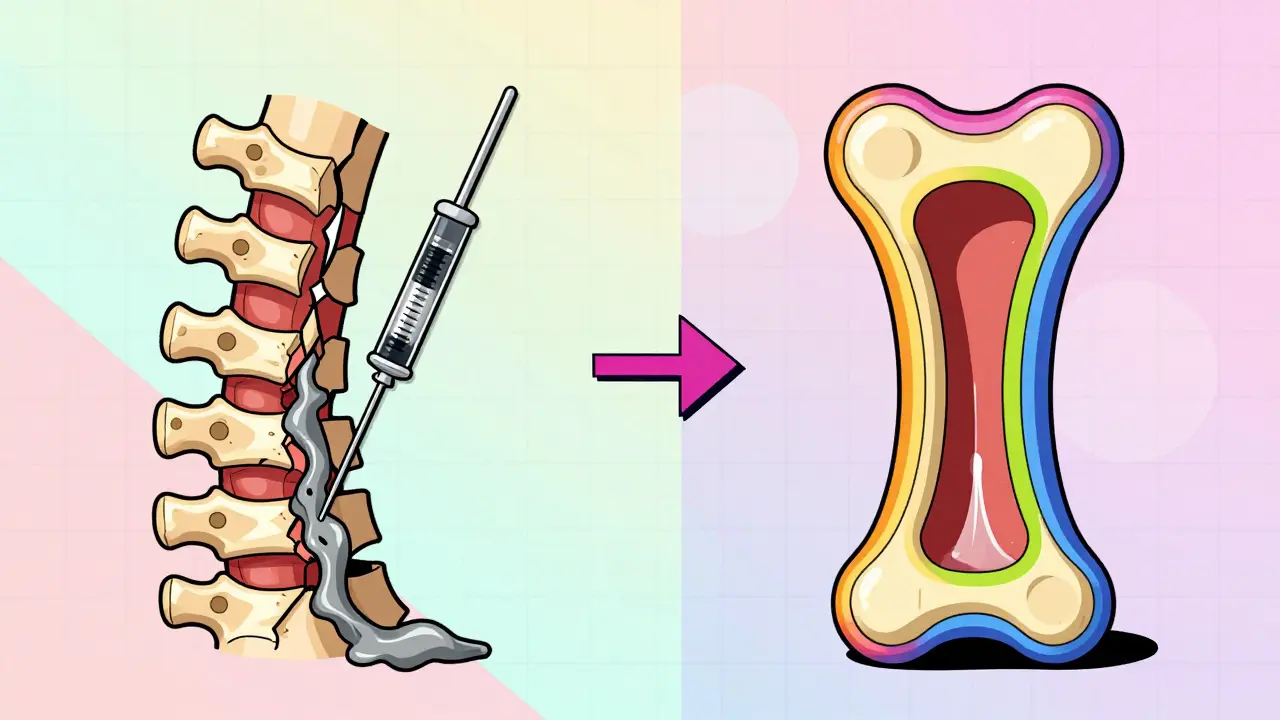
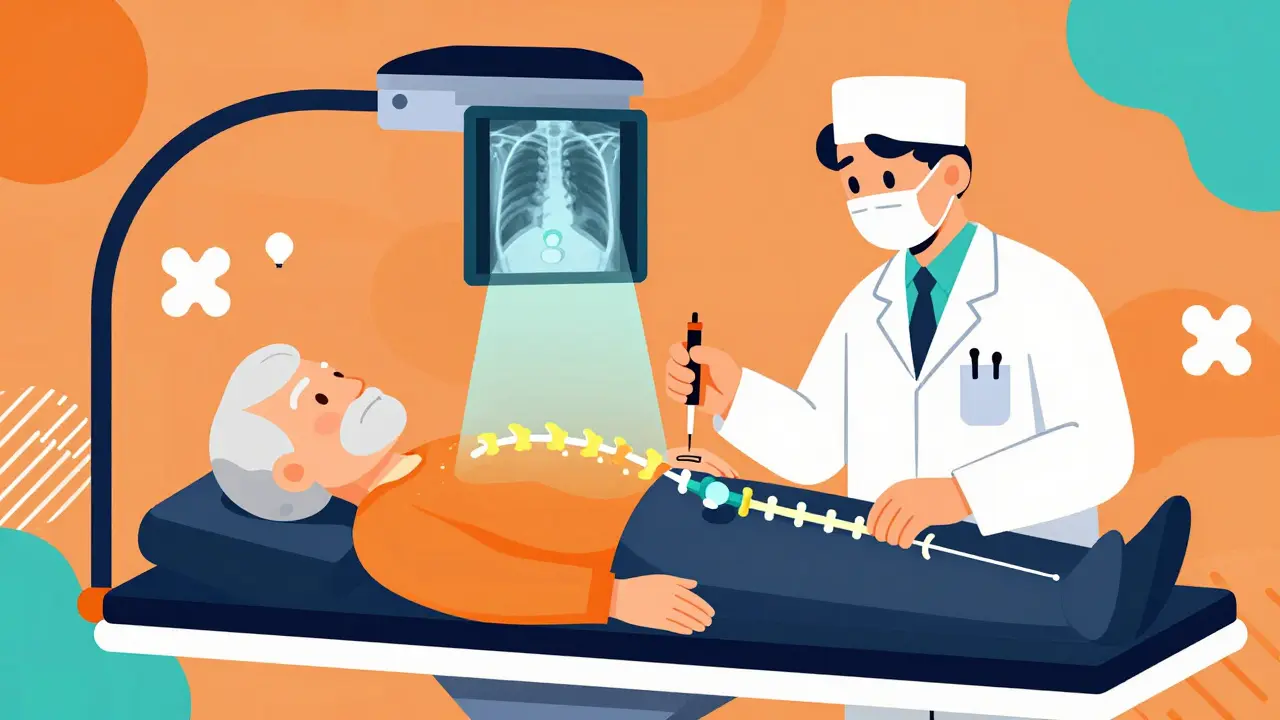
Ambas son técnicas mínimamente invasivas que tratan fracturas vertebrales por compresión, las más comunes en personas mayores con osteoporosis. La idea es simple: inyectar un cemento médico especial dentro del hueso fracturado para estabilizarlo y aliviar el dolor. La diferencia clave está en cómo se prepara el espacio antes de la inyección.
En la vertebroplastia es un procedimiento en el que se inyecta cemento óseo (PMMA) directamente en el vértebra fracturada mediante una aguja guiada por rayos X, sin crear espacio previo. El cemento se inyecta bajo presión, entre 150 y 200 psi, y se distribuye por los espacios porosos del hueso. Es rápido, suele durar entre 30 y 60 minutos, y se hace con anestesia local y sedación.
La kyphoplastia es una evolución de la vertebroplastia que añade un paso adicional: se insertan balones pequeños (de 8 a 15 mm de diámetro) a través de agujas, se inflan con suero fisiológico hasta crear una cavidad dentro del hueso, y luego se desinflan antes de inyectar el cemento. La presión de los balones llega a 200-300 psi, y su objetivo no es solo estabilizar, sino también restaurar parte de la altura perdida del hueso. Esto puede corregir ligeramente la joroba que muchas personas desarrollan tras una fractura.
¿Cuál es la diferencia real entre ambos procedimientos?
La clave no está en el dolor, sino en el resultado estructural. Estudios biomecánicos muestran que la kyphoplastia logra restaurar entre un 40% y un 60% de la altura original de la vértebra fracturada. La vertebroplastia, en cambio, apenas altera la forma del hueso. Pero aquí viene lo interesante: esos cambios de altura no siempre duran. Un estudio publicado en Spine en 2007 demostró que después de 500 ciclos de carga (como caminar o levantar cosas), la altura recuperada en la kyphoplastia se pierde cerca de un 30%.
En cuanto a complicaciones, la vertebroplastia tiene un riesgo más alto de fuga de cemento. Aparece en entre el 27% y el 68% de los casos, aunque la mayoría no causa síntomas. En la kyphoplastia, la fuga ocurre en solo entre el 9% y el 33% de los casos. Las complicaciones graves -como embolias pulmonares o compresión nerviosa- afectan al 1.1% de los pacientes con vertebroplastia y al 0.6% con kyphoplastia, según un metanálisis de 2016 en The Spine Journal.
Pero cuando se trata de aliviar el dolor, ambos funcionan casi igual. La mayoría de los pacientes reportan una reducción inmediata del 85% al 90% del dolor. El índice de dolor (VAS) cae de un promedio de 8.2 a 1.5 en menos de 24 horas. No hay diferencia significativa entre los dos procedimientos en este aspecto.
¿Quién es candidato para estos procedimientos?
No todos los pacientes con fractura vertebral son aptos. La clave está en la edad de la fractura. Los estudios muestran que estos procedimientos solo funcionan bien si la fractura es reciente -menos de 6 semanas- y si la resonancia magnética (RM) muestra edema en la médula ósea, lo que indica inflamación activa. Si la fractura es vieja y el hueso ya está curado sin inflamación, inyectar cemento no servirá.
Además, los pacientes deben haber intentado al menos 4 a 6 semanas de tratamiento conservador: reposo, corsé ortopédico, fisioterapia y medicamentos como analgésicos o antinflamatorios. Si el dolor persiste, entonces se considera la kyphoplastia o la vertebroplastia.
La kyphoplastia se recomienda especialmente cuando hay una pérdida de altura mayor al 30% o una deformidad visible en la espalda (cifosis). La vertebroplastia es suficiente para fracturas estables, sin deformidad, donde el objetivo principal es aliviar el dolor, no corregir la postura.
¿Cuánto cuestan y quién los paga?
En Estados Unidos, la kyphoplastia cuesta entre un 20% y un 30% más que la vertebroplastia. Según datos de Medicare de 2023, el costo promedio es de $3,850 para kyphoplastia y $2,950 para vertebroplastia. A pesar de esto, Medicare aprueba más del 95% de las solicitudes si se cumplen los criterios de fracaso del tratamiento conservador.
El mercado global de estos procedimientos valía $1,240 millones en 2022 y se espera que llegue a $2,170 millones en 2029. Las empresas que dominan este mercado -Medtronic, Stryker y DePuy Synthes- controlan el 85% de los dispositivos, especialmente los sistemas de balones usados en kyphoplastia.
¿Qué dicen los pacientes?
En plataformas como Healthgrades, la kyphoplastia tiene una calificación promedio de 4.6 sobre 5.0 (basada en 1,247 reseñas), y la vertebroplastia de 4.4 (842 reseñas). El 89% de los que hicieron kyphoplastia reportaron alivio inmediato; el 86% en vertebroplastia.
Un usuario de Reddit, u/OsteoWarrior87, escribió en junio de 2023: "Fue como darle vuelta a un interruptor. De 9/10 de dolor a 2/10 en pocas horas". Otra persona en SpineUniverse dijo: "Mi vertebroplastia redujo el dolor de constante 7/10 a ocasional 3/10, pero no arregló mi joroba".
El 92% de los pacientes regresan a sus actividades normales en menos de 72 horas. El 75% deja de tomar opioides en una semana. Pero hay un punto oscuro: entre el 10% y el 15% de los pacientes no sienten alivio completo. Y en el 5% al 10% de los casos, aparece una nueva fractura en una vértebra adyacente dentro de los 12 meses.
¿Es seguro? ¿Qué riesgos hay?
Los riesgos son bajos, pero existen. La fuga de cemento es el más común. En vertebroplastia, ocurre en casi la mitad de los casos, pero solo en el 1.1% se convierte en un problema real. En kyphoplastia, es menos frecuente, y cuando ocurre, suele ser menos grave porque el cemento se inyecta en una cavidad controlada.
Otro riesgo es la infección, aunque es rara (menos del 0.5%). También existe el riesgo de daño a nervios o vasos sanguíneos, pero con el uso de guía por rayos X y experiencia del equipo, se minimiza.
Lo más importante: ambos procedimientos requieren un equipo especializado. Los radiólogos intervencionistas o cirujanos ortopédicos necesitan al menos 15-20 casos supervisados para ser competentes. La kyphoplastia tiene una curva de aprendizaje más pronunciada, por lo que se necesitan alrededor de 25 casos para dominarla.
¿Qué hay de nuevo?
Los avances recientes son prometedores. En marzo de 2023, la FDA aprobó un nuevo sistema de balones de Medtronic que reduce el riesgo de daño térmico. También se están probando cementos de fosfato de calcio, que imitan mejor la estructura ósea y son menos rígidos que el PMMA tradicional.
Un estudio clave, el ensayo Vertos II, publicado en The Lancet en enero de 2023, encontró que intervenir temprano -dentro de las dos primeras semanas tras la fractura- reduce la mortalidad a 12 meses en un 28% en comparación con el tratamiento conservador. Esto sugiere que estos procedimientos no solo alivian el dolor, sino que podrían salvar vidas.
Actualmente, el ensayo COAST (que terminará en 2024) está evaluando si la restauración de altura con kyphoplastia realmente mejora la función física a largo plazo, o si es solo un cambio estético. Los expertos aún no están seguros.
¿Cuál elegir?
No hay una respuesta única. Si tienes una fractura con pérdida de altura y deformidad, la kyphoplastia es la mejor opción. Si tu fractura es estable, sin deformidad, y buscas eficacia con menor costo, la vertebroplastia es tan buena como la otra, y más económica.
Lo que sí es cierto: ambos procedimientos ofrecen alivio rápido, evitan cirugías mayores, permiten volver a caminar en días, y reducen la dependencia de medicamentos fuertes. En un mundo donde la población envejece -y en Estados Unidos hay 700,000 fracturas vertebrales por osteoporosis cada año-, estas técnicas no son un lujo. Son una necesidad.
¿Cuánto tiempo dura el alivio del dolor después de la kyphoplastia o vertebroplastia?
La mayoría de los pacientes experimentan alivio del dolor durante varios años, y en muchos casos, de por vida. El cemento óseo se integra al hueso y lo estabiliza permanentemente. Sin embargo, si la osteoporosis no se trata, pueden aparecer nuevas fracturas en otras vértebras. El alivio no es solo por el cemento, sino por la estabilización del hueso dañado.
¿Puedo caminar el mismo día después del procedimiento?
Sí. La mayoría de los pacientes pueden levantarse y caminar unas horas después del procedimiento. Se recomienda descansar durante 24 horas, pero no hay necesidad de cama. Muchos regresan a casa el mismo día, y la mayoría vuelve a sus actividades normales en 2 a 3 días.
¿Es doloroso el procedimiento?
No. Se usa anestesia local y sedación, por lo que no sientes dolor durante el procedimiento. Solo hay una ligera presión cuando se inserta la aguja. Después, puede haber molestias leves en el área de la punción, pero no comparable al dolor de la fractura.
¿Qué pasa si no hago nada y dejo la fractura sin tratar?
El dolor puede persistir durante meses o años, y puede empeorar la postura, causando cifosis (joroba). También aumenta el riesgo de caídas, pérdida de movilidad, depresión y complicaciones como neumonía por no poder respirar profundamente. Estudios muestran que quienes no reciben tratamiento tienen un riesgo 28% mayor de morir en el primer año tras la fractura.
¿Necesito fisioterapia después del procedimiento?
Sí, aunque no siempre inmediatamente. Se recomienda comenzar fisioterapia entre 2 y 4 semanas después, para fortalecer la musculatura de la espalda y mejorar la postura. La fisioterapia no cura la fractura, pero ayuda a prevenir futuras caídas y fracturas.


Daiana Souza Moreira
febrero 15, 2026 AT 03:46Yo lo viví con mi mamá, fue un milagro. Después de tres meses con dolor constante y no poder levantarse, la vertebroplastia le cambió la vida. Hoy camina sin bastón y hasta baila salsa en las fiestas. No es magia, es ciencia bien aplicada.
Jose Luis Gracia Perez
febrero 16, 2026 AT 01:29Interesante exposición, aunque carece de rigor en la mención de los estudios. El metanálisis de 2016 en The Spine Journal no reporta 0.6% de complicaciones graves en kyphoplastia, sino 0.6% en todos los procedimientos combinados tras ajuste por confusores. Además, el estudio de 2007 en Spine sobre pérdida de altura tras 500 ciclos fue realizado en modelos biomecánicos, no en humanos. La retórica de restauración de altura es peligrosamente simplificada.
La vertebroplastia no es "menos efectiva"; es más directa, más económica y con menor riesgo de compresión de la pared vertebral por presión de balón. La industria promueve kyphoplastia porque tiene mayor margen de ganancia, no porque sea clínicamente superior.
Leonardo Curiel
febrero 17, 2026 AT 19:17El análisis es superficial. Se omite deliberadamente que la tasa de nuevas fracturas adyacentes es más alta en kyphoplastia que en vertebroplastia, especialmente en pacientes con densidad ósea T-score < -3.5. El cemento PMMA genera un gradiente de rigidez que altera la distribución de carga. No es una corrección, es una redistribución del riesgo.
Además, la FDA aprobó el nuevo sistema de balones de Medtronic sin ensayos de largo plazo. El ensayo COAST no evalúa función física, sino calidad de vida autoinformada. ¿Realmente creen que un cambio estético de 5 mm justifica un costo 30% mayor?
La afirmación de que "ambos procedimientos reducen la dependencia de opioides" ignora que el 15% de los pacientes desarrollan dolor crónico refractario. No hay evidencia de que esto sea prevenible.
J. Trinidad Paz Alvarez
febrero 19, 2026 AT 07:22Saul Hair Design
febrero 19, 2026 AT 18:07Dylan Baron
febrero 20, 2026 AT 12:00Me encanta cómo se discute esto. Me da esperanza ver que la medicina ya no es solo cirugía mayor o sufrir en silencio. Pero ojo: no todos los centros tienen el mismo nivel. En mi ciudad, un radiólogo con 5 años de experiencia hizo la kyphoplastia y todo salió bien. En otro hospital, lo hizo un residente. Resultado? Fuga de cemento y dos semanas en UCI.
La clave no es el procedimiento, es el equipo. Busquen a quienes han hecho más de 50 casos. Pregunten por sus tasas de complicación. No se dejen llevar por el marketing.
Bibiana René
febrero 20, 2026 AT 20:35Gracias por este post, es clarísimo. Mi abuela tuvo vertebroplastia y ahora sonríe de nuevo. Pero sí, la fisioterapia fue clave. No basta con el cemento, hay que reforzar los músculos. Yo empecé con ejercicios suaves y ahora hace yoga en el parque 😊
Una cosa que no mencionan: después del procedimiento, el médico debe revisar la osteoporosis. Si no tratas la causa, no sirve de nada. Mi abuela empezó con bisfosfonatos y ya no ha tenido más fracturas.
Tiphany Rivera
febrero 22, 2026 AT 07:25¡Qué barbaridad! En España, estos procedimientos están cubiertos por la sanidad pública, pero aquí en EE.UU. se convierten en un negocio de 2 mil millones de dólares. ¿Y quién paga? Los contribuyentes. ¿Y quién se beneficia? Las multinacionales. Esto no es medicina, es explotación.
Los pacientes no saben que la kyphoplastia es un producto patentado, no una mejora clínica. El PMMA es el mismo. El balón es un invento caro que no cambia el resultado funcional. La industria crea necesidades donde no las hay.
Y encima, la FDA aprueba sin evidencia sólida. ¿Dónde está el control democrático? ¡Esto es un escándalo!
Brock Ramirez
febrero 24, 2026 AT 00:19Hay algo profundamente humano en esto. No es solo sobre huesos o cemento. Es sobre la dignidad. Es sobre poder ponerse los zapatos sin gritar. Es sobre no depender de alguien para ir al baño. Es sobre volver a sentir que tu cuerpo te pertenece.
Una fractura vertebral no es solo una lesión. Es un silencio. Un silencio que te aísla. Que te hace sentir inútil. Que te convierte en carga.
Estos procedimientos no solo alivian el dolor. Rompen ese silencio. Devuelven la voz. Y eso… eso no tiene precio. Ni en dólares, ni en estadísticas. Lo sé porque lo vi en mi madre. Y no la vi solo caminar. La vi volver a ser ella.
Ma. Gabriela Pacheco
febrero 25, 2026 AT 07:29Es importante destacar que la elección entre kyphoplastia y vertebroplastia debe ser individualizada, considerando no solo la anatomía de la fractura, sino también el contexto socioeconómico del paciente. En comunidades rurales o con acceso limitado a seguimiento, la vertebroplastia puede ser la opción más sostenible.
Además, la educación del paciente sobre la osteoporosis es fundamental. Un procedimiento exitoso no debe ser el final, sino el inicio de un plan integral de salud ósea. La prevención sigue siendo el mejor tratamiento.